![]()
Wat is Artrose ?
Samenvatting
- In een gewricht komen twee botuiteinden bij elkaar. Deze zijn bekleed met een dun laagje kraakbeen. Dit is erg glad, zodat de botuiteinden ten opzichte van elkaar kunnen bewegen. Artrose wil zeggen dat de kwaliteit van dit kraakbeen vermindert. Overigens: artrose is iets anders dan reumatoïde artritis, wat veel mensen kennen als ‘reuma’.
- De belangrijkste klachten zijn pijn en stijfheid. Soms maken de aangedane gewrichten een krakend of schurend geluid. De beweeglijkheid van een gewricht kan achteruitgaan. Soms verandert een gewricht van vorm omdat zich op het botuiteinde nieuw bot vormt.
- Artrose kan in alle gewrichten voorkomen. Vaak gaat het om de heup (waarbij de pijn tot in de lies kan uitstralen), knie, handen, wervels en voeten.
- De huisarts vraagt naar uw klachten. Uit uw beschrijving kan de huisarts vaak al opmaken dat het om artrose gaat. Het is nog niet helemaal duidelijk wat de oorzaak van artrose is.
- Artrose is niet te genezen, maar dat betekent niet dat u er maar ‘mee moet leren leven’. Het is mogelijk de achteruitgang van het kraakbeen te remmen. U bent daarbij zelf de belangrijkste behandelaar.
Artrose in het kort
 In een gewricht komen twee botuiteinden bij elkaar. Deze zijn bekleed met een dun laagje kraakbeen. Dit is erg glad, zodat de botuiteinden ten opzichte van elkaar kunnen bewegen. Artrose wil zeggen dat de kwaliteit van dit kraakbeen vermindert.
In een gewricht komen twee botuiteinden bij elkaar. Deze zijn bekleed met een dun laagje kraakbeen. Dit is erg glad, zodat de botuiteinden ten opzichte van elkaar kunnen bewegen. Artrose wil zeggen dat de kwaliteit van dit kraakbeen vermindert.
Overigens: artrose is iets anders dan reumatoïde artritis,
wat veel mensen kennen als ‘reuma’.
Artrose: slijtage van het kraakbeen in de gewrichten
Al onze gewrichten bestaan voor een deel uit kraakbeen. Bij artrose vermindert de kwaliteit van dit kraakbeen. Hierdoor ontstaan er klachten van één of
meerdere gewrichten.
Artrose is meer dan slijtage
Artrose heet ook wel gewrichtsslijtage of kortweg ‘slijtage’. Dat woord dekt de lading niet helemaal. Bij artrose is meer aan de hand. Het kraakbeen in de gewrichten slijt langzaam weg. Daarnaast verandert het bot rondom het gewricht vaak. Het wordt breder en soms ontstaan er zelfs harde uitsteeksels of knobbels (osteofyten). Die knobbels zitten het gewricht in de weg en kunnen pijn veroorzaken. Het weefsel dat om het gewricht heen zit (synoviale bekleding) kan ontstoken raken. Pijn en stijfheid zijn de meest voorkomende klachten.
Artrose is géén reumatoïde artritis
Artrose is een van de vele reumatische aandoeningen. Het is echter iets heel anders dan ‘reumatoïde artritis’, wat veel mensen kennen als ‘reuma’ of ‘gewrichtsreuma’. Reumatoïde Artritis (RA) is een aandoening waarbij de gewrichten ontstoken zijn. Deze ontstekingen kunnen leiden tot beschadigingen van de gewrichten, waardoor op den duur misvormingen kunnen ontstaan.
Bij artrose raken gewrichten ook beschadigd, maar dit komt omdat er kraakbeen verloren gaat. Artrose is dus iets anders dan reumatoïde artritis. U hoeft niet bang te zijn dat de artrose zal leiden tot reumatoïde artritis!
“De huisarts had het over een ‘reumatische aandoening’. Daar schrok ik erg van, door dat ‘reuma’. M’n wereld stortte echt een beetje in. Later bleek het allemaal nog redelijk mee te vallen, want artrose is wel erg, maar het kan nog veel erger...”
Hoe ziet een gewricht eruit?
In een gewricht komen twee botuiteinden bij elkaar. Om deze twee botuiteinden bevindt zich een soort zak: het gewrichtskapsel. Deze zak is gevuld met een taaie vloeistof. Deze vloeistof ‘smeert’ het gewricht.
De botuiteinden hebben een bekleding van kraakbeen. Ze zijn met elkaar verbonden door spieren, pezen en banden die om het gewrichtskapsel lopen.
Hoe werkt een gewricht?
De meeste gewrichten werken als een scharnier. De twee botten van een gewricht kunnen ten opzichte van elkaar bewegen. Hierdoor kan het gewricht buigen en strekken. Om dit buigen en strekken gemakkelijker te laten verlopen, zijn de uiteinden van de botten bekleed met een laagje glad kraakbeen. Samen met de vloeistof in het gewrichtskapsel zorgt dit kraakbeen ervoor dat de botten makkelijk langs elkaar glijden. Hierdoor kan het gewricht soepel bewegen.
“De reumatoloog heeft me een keer uitgebreid uitgelegd hoe een knie in elkaar zit. Daar was ik echt van onder de indruk, omdat het tegelijk heel eenvoudig en heel ingewikkeld is. Later ben ik zelf veel gaan lezen over ons bottenstelsel, het is zelfs een soort hobby geworden. Ik moet zeggen dat ik nog steeds onder de indruk raak.”
Wat gebeurt er bij artrose?
Bij artrose vermindert de kwaliteit van het kraakbeen. In het kraakbeen ontstaan spleetjes, waardoor het minder glad wordt. Op den duur kan het kraakbeen zelfs helemaal verdwijnen. Door de verandering van het kraakbeen gaat het bewegen van de gewrichten minder makkelijk.
Ook het bot en de spieren veranderen
Niet alleen het kraakbeen verandert. Bij artrose worden meestal ook de botuiteinden onder het kraakbeen dikker. Soms ontstaan er op de botuiteinden uitsteeksels van bot waardoor het gewricht breder wordt. Het gewrichtskapsel kan stugger of ruimer worden waardoor instabiliteit kan ontstaan. Doordat de spiergrootte vermindert en het gewricht minder gebruikt kan worden gaan de spieren in kracht achteruit. In sommige gevallen treedt er ook ontsteking van het gewricht op, door afbraakproducten van het kraakbeen. Ook deze veranderingen maken dat het bewegen van het gewricht moeilijker gaat.
Poly-artrose
Poly-artrose is hetzelfde als artrose, maar dan een vorm van artrose die in meerdere gewrichtsgroepen tegelijk optreedt. 'Poly' betekent 'meerdere', vandaar de naam poly-artrose.
Het verloop van poly-artrose
De aandoening kan snel of langzaam verlopen. Het ontstaat vaker bij mensen op middelbare leeftijd maar soms kan het ook eerder ontstaan.
De oorzaak van poly-artrose
Waardoor poly-artrose ontstaat is niet bekend. Men denkt dat meerdere factoren een rol spelen, zoals: aanleg, erfelijkheid, blessures, een verstoord immuunsysteem, voeding, virussen of bacteriën.
Wat zijn de klachten bij artrose?
 De belangrijkste klachten zijn pijn en stijfheid.
De belangrijkste klachten zijn pijn en stijfheid.
Soms maken de aangedane gewrichten een krakend of schurend geluid. De beweeglijkheid van een gewricht kan achteruitgaan. Soms verandert een gewricht van vorm
omdat zich op het botuiteinde nieuw bot vormt.
Meest voorkomende klachten
De klachten beperken zich gelukkig tot de gewrichten. U voelt zich dus niet ziek door de artrose. De meest voorkomende klachten staan hieronder.
Pijn
- De belangrijkste klacht is pijn. Meestal gaat het om een doffe pijn. Sommige mensen ervaren echter een hevige pijn.
- De pijn ontstaat wanneer u het gewricht gaat bewegen (men noemt dit startpijn). De pijn verdwijnt meestal weer wanneer u even aan het bewegen bent. Ook als u rust, verdwijnt de pijn meestal weer.
- Vaak neemt de pijn later op de dag toe. In ernstige gevallen bestaat de pijn ook ’s nachts.
Heup
U voelt de pijn in het gewricht zelf. Mensen met artrose in de heup voelen de pijn echter in de lies en aan de binnenkant van het bovenbeen. Soms straalt de pijn ook uit. Bijvoorbeeld: de pijn door artrose van de heup is soms tot in de knie voelbaar.
Stijfheid
Wanneer u na een tijdje rust gaat bewegen, voelen de gewrichten stijf aan. Men noemt dit ook wel startstijfheid (’s ochtends spreekt men van ochtendstijfheid). Deze stijfheid verdwijnt meestal snel.
“Soms voel ik me zo’n oudje, hè? Vooral ’s ochtends, dan ben ik toch zo stram… Och, dan kruip ik haast door het huis… Kom op besje, zeg ik dan tegen mezelf, gedraag je als een deerne…”
Vermoeidheid
Veel mensen met artrose hebben last van extreme vermoeidheid. Als u vaak moe bent, kan dat verschillende oorzaken hebben. Misschien slaapt u slecht omdat u pijn hebt, of zijn uw gewrichten zo aangetast dat iedere activiteit u veel energie kost.
Geluid
Een ander verschijnsel is het krakende of schurende geluid dat de gewrichten kunnen maken tijdens het bewegen, bijvoorbeeld wanneer u de knie buigt. Dit geluid heeft trouwens niets te maken met hoe erg een gewricht beschadigd is. Veel mensen hebben last van krakende gewrichten. Het is daarom niet gezegd dat u artrose hebt als uw gewrichten kraken tijdens het bewegen.
“Ik vind dat geluid zo akelig, dat gekraak. Dan krijg ik kippenvel over m’n hele lijf, net zoals wanneer iemand met z’n nagel over een schoolbord gaat. Brrr…”
Beperking van de beweeglijkheid van het gewricht
Door de veranderingen in en rond de gewrichten komt het voor dat een gewricht niet meer (helemaal) te buigen of strekken is. Zo’n beperking treedt echter heel geleidelijk op en wordt pas na lange tijd opgemerkt. In sommige gevallen komt het gewricht opeens ‘op slot’ te zitten. De oorzaak hiervan is dat een stukje kraakbeen in het gewricht losraakt en klem komt te zitten.
Verandering van vorm
Door artrose kan de vorm van het bot veranderen. Het kan dikker en breder worden en er kunnen botuitsteeksels ontstaan (osteofyten). Dit is soms aan de buitenkant van het gewricht te zien, bijvoorbeeld knobbeltjes aan de vingergewrichten. Deze heten ook wel knobbeltjes van Heberden en knobbeltjes van Bouchard.
 Gewrichten
Gewrichten
Artrose kan in alle gewrichten voorkomen.
Vaak gaat het om de heup (waarbij de pijn tot in de
lies kan uitstralen), knie, handen, wervels en voeten.
Waar hebt u last?
Artrose kan in één gewricht voorkomen, maar ook in meerdere gewrichten. Hoewel elk gewricht van het lichaam aangedaan kan worden, treedt artrose in sommige gewrichten vaker op dan in andere.
De heup
Bij artrose in de heup wordt de pijn vaak in de lies gevoeld, soms ook aan de binnenkant van het bovenbeen. De pijn kan uitstralen naar de knie. De pijn treedt meestal op bij (trap)lopen of lang staan maar ook bij dagelijkse dingen, zoals schoenen aantrekken.
De knie
De pijn treedt op bij lopen, zeker wanneer het terrein niet vlak is. Bij artrose in de knie is vaak geluid te horen wanneer u de knie buigt.
De handen
Artrose in de hand komt vooral voor in de vingergewrichtjes. Vaak zijn de botten verdikt tot knobbeltjes. Sommige mensen kunnen ondanks de artrose alles met hun handen doen. Bij anderen nemen de kracht en soepelheid van de vingers af. Pijnklachten nemen toe door kou. Vaak komt artrose in de duimmuis voor. Dit geeft meestal pijnklachten als de hand of duim worden belast.
De wervels
De pijn hierbij is vaak hevig en treedt ’s nachts op nadat u uw rug of nek belast hebt, bijvoorbeeld na een lange autorit. Soms straalt de pijn uit naar het achterhoofd of de schouders en de arm. Ook kunt u hoofdpijn krijgen. Bij pijn in de rug gaat het meestal om de onderrug.
“Ik denk dat ik met mijn artrose de prijs betaal voor het werk als verpleegster dat ik jaren heb gedaan. Tegenwoordig is er veel aandacht voor tiltechnieken, maar dat was vroeger niet. Iemand in bed wassen, dat is echt loodzwaar werk. Je staat eigenlijk steeds gebogen. Dat voel ik nu allemaal in m’n rug…”
De voeten
Bij artrose in de voet gaat het meestal om de gewrichtjes in de teen, de teenkootjes. De grote teen is het meest aangedane gewricht.
Diagnose en oorzaken
 De huisarts vraagt naar uw klachten. Uit uw beschrijving kan de huisarts vaak al opmaken dat het om artrose gaat. Het is nog niet helemaal duidelijk wat de oorzaak van artrose is.
De huisarts vraagt naar uw klachten. Uit uw beschrijving kan de huisarts vaak al opmaken dat het om artrose gaat. Het is nog niet helemaal duidelijk wat de oorzaak van artrose is.
Het stellen van de diagnose
Het stellen van de diagnose gebeurt op basis van uw klachten.
Er is geen test of onderzoek om vast te stellen dat artrose de oorzaak van de klachten is. Dat is ook niet nodig: vaak zijn de klachten zo duidelijk dat een arts snel weet dat het om artrose gaat. In sommige gevallen kan een röntgenfoto hierbij helpen. De ernst van de afwijkingen die op een röntgenfoto te zien zijn, heeft trouwens niet alles te maken met de ernst van uw klachten. Bijvoorbeeld: als u erge pijn in een gewricht hebt, kan er op de röntgenfoto niets te zien te zijn en andersom.
Bij wie komt artrose voor?
Artrose komt ongeveer twee keer zo vaak voor bij vrouwen als bij mannen. Wat daar de reden voor is, is nog onduidelijk. Artrose is ook een ouderdomsziekte: het komt veel vaker voor bij oudere mensen.
Wat is de oorzaak?
Er is niet één duidelijke oorzaak voor artrose. Waarschijnlijk spelen meer zaken mee: hoe meer van dit soort zaken bij u een rol spelen, hoe groter de kans om artrose te krijgen.
Er bestaat een erfelijke aanleg voor artrose. Dit betekent niet dat u zeker artrose krijgt, maar wel dat u een grotere kans hebt dan anderen.
Ook andere zaken maken de kans groter dat u artrose krijgt:
- langdurig zwaar lichamelijk werk doen (vooral eenzijdig werk, zoals met een drilboor, dat bepaalde gewrichten zwaar belast)
- uw leeftijd: hoe ouder, hoe groter de kans op artrose
- overgewicht: overgewicht betekent een extra belasting voor de gewrichten
- een beschadiging van het gewricht, bijvoorbeeld door een ongeval of een ziekte
 Vooruitzichten
Vooruitzichten
Artrose is niet te genezen, maar dat betekent niet dat u er maar ‘mee moet leren leven’. Het is mogelijk de achteruitgang van
het kraakbeen te remmen. U bent daarbij zelf de belangrijkste behandelaar.
Niet te genezen, wel te remmen
Artrose is niet te genezen. Vaak nemen de klachten langzaam toe. In het algemeen blijkt echter dat mensen met artrose een zelfstandig en prettig leven kunnen leiden, ondanks de artrose.
U kunt zelf veel doen om dit te bereiken. Het is niet waar dat er aan artrose niets te doen is, het is niet iets ‘waarmee u maar moet leren leven’. Lees dus verder en leer wat u allemaal kunt doen om een ‘normaal’ leven te leiden, ook al hebt u artrose.
“Het is de ouderdom, meneer, niet veel aan te doen… Dat zei de arts. Ik kon hem wel wat doen! Je hebt een beetje artrose en meteen ben je oud en afgeschreven. Nou, daar pas ik voor. Ik kan een heleboel doen aan die artrose. Niet dat het weg zal gaan, maar ik laat me er echt niet door kisten, hoor. Oud! Hoe durft hij!”
Medicijnen
U gebruikt medicijnen omdat ze u helpen. Medicijnen hebben soms ook nadelen, zoals bijwerkingen. U kunt deze nadelen beperken door veilig met uw medicijnen om te gaan. Dat betekent onder andere dat u het voorschrift van de arts volgt. Neem uw medicijnen in de juiste hoeveelheid, op de juiste tijd en op de juiste manier.
Gebruik medicijnen volgens het voorschrift van de arts
 Medicijnen zijn er om uw klachten te behandelen: ze helpen u. Maar medicijnen kunnen ook nadelen hebben, zoals bijwerkingen of een verkeerde wisselwerking met andere medicijnen. De arts houdt met deze zaken rekening wanneer hij of zij de medicijnen voorschrijft. Vandaar dat het goed is om uw medicijnen volgens voorschrift van de arts in te nemen. U hebt er dan zo veel mogelijk baat bij, terwijl de nadelen beperkt blijven.
Medicijnen zijn er om uw klachten te behandelen: ze helpen u. Maar medicijnen kunnen ook nadelen hebben, zoals bijwerkingen of een verkeerde wisselwerking met andere medicijnen. De arts houdt met deze zaken rekening wanneer hij of zij de medicijnen voorschrijft. Vandaar dat het goed is om uw medicijnen volgens voorschrift van de arts in te nemen. U hebt er dan zo veel mogelijk baat bij, terwijl de nadelen beperkt blijven.
Als u het voorschrift wilt veranderen
Natuurlijk kan het zijn dat u vindt dat het voorschrift niet meer goed is. U kunt bijvoorbeeld vinden dat u te vaak medicijnen neemt, of juist dat ze te weinig helpen. Overleg in zulke gevallen met uw arts en ga samen na of het mogelijk is het voorschrift te veranderen. Doe dit niet op eigen houtje: dat kan riskant zijn.
Het innemen van medicijnen
- Neem de medicijnen in met een glas water (behalve als de bijsluiter of de arts iets anders aanbeveelt). Neem de medicijnen liefst staand of zittend in. Dat gaat het gemakkelijkst als u de tablet of capsule achter op uw tong legt. Neem vervolgens een grote slok water en buig uw hoofd een beetje naar voren. U blijft uw hoofd naar voren houden terwijl u slikt. Het tablet of de capsule glijdt dan soepel naar binnen. Als u ligt kunnen de tabletten of capsules in uw slokdarm blijven steken en pijn en irritatie veroorzaken.
- De meeste geneesmiddelen neemt u in via de mond. Er zijn ook medicijnen die u via de anus toedient: zetpillen. Het inbrengen van een zetpil gaat het gemakkelijkst als u op uw zij ligt, uw knieën opgetrokken. U kunt de zetpil met de spitse of de stompe kant inbrengen in de anus. Zorg dat u de pil voorbij de sluitspier duwt. Gebruik eventueel een plastic (wegwerp) handschoen. Blijf na het inbrengen even liggen zodat de zetpil kan smelten.
Waarschuwingen
- Gebruik geen medicijnen van een ander. Als een medicijn bij een ander goed werkt is dat geen garantie dat het bij u óók goed werkt.
- Een gele sticker op het etiket betekent dat u door dit medicijn trager kunt gaan reageren. Dat kan niet alleen gevaarlijk zijn bij autorijden, maar ook bij fietsen, wandelen (oversteken!) en het bedienen van (zware) machines.
- Bij geneesmiddelen die het reactievermogen beïnvloeden kan alcohol dit effect versterken. Op de verpakking van deze medicijnen vindt u eveneens een gele sticker. In dit geval is het gebruik van alcohol sterk af te raden. In andere gevallen kunt u alcohol gebruiken, althans met mate (niet meer dan twee, drie glazen per dag).
- Als u bij het geneesmiddel écht geen alcohol mag gebruiken staat dit op het etiket of in de bijsluiter.
- Wanneer u denkt dat u last hebt van een bijwerking, neem dan contact op met de arts. Een bijwerking kan blijken uit een klacht die u niet kent of die op de bijsluiter als bijwerking staat. Wacht niet tot de volgende afspraak met de arts: bel meteen.
Wanneer u meerdere medicijnen gebruikt
- Veel mensen, vooral ouderen, gebruiken meerdere medicijnen tegelijk. Deze zijn vaak door verschillende artsen voorgeschreven. Soms gaan deze medicijnen niet goed samen. De arts die de medicijnen voorschrijft beoordeelt of alle medicijnen wel goed samen gaan. Maar: hij of zij moet dan wel weten welke medicijnen u allemaal gebruikt.
- Neem daarom bij een bezoek aan een arts een lijstje mee van al uw medicijnen en wat u elke dag gebruikt. Hierbij horen ook de medicijnen die zonder recept zijn gekocht, bijvoorbeeld sommige pijnstillers en homeopathische middelen!
- U kunt van de apotheek een geneesmiddelenpaspoort of medicijnkaart krijgen. Dit is een lijstje van alle geneesmiddelen die bij uw apotheek in de computer staan. Als u al uw medicijnen bij één apotheek haalt, kan deze apotheek een volledig overzicht voor u maken. De apotheek heeft overigens ook zelf een waarschuwingssysteem voor gevaarlijke combinaties.
"Ik slik vrij veel medicijnen, voor verschillende klachten. Ik heb wel vertrouwen dat de arts alles goed controleert, maar ik vind dat je daar zelf ook verantwoordelijk voor bent. Voor mij betekent dat: je moet weten wat je doet. Daarom wil ik altijd graag wat meer weten over de medicijnen dan wat er in de bijsluiter staat.”
Praktische tips
- Als u veel medicijnen gebruikt is het lastig om bij te houden of u alles wel op tijd en in de juiste hoeveelheid ingenomen hebt. Dan kan een medicijndoos handig zijn. Hier kunt u uw medicijnen voor een hele week uitzetten. De doos heeft voor elke dag vier of meer vakjes, waarin u de medicijnen legt die u op een bepaalde tijd moet innemen. Deze medicijndoos kunt u kopen bij de apotheek.
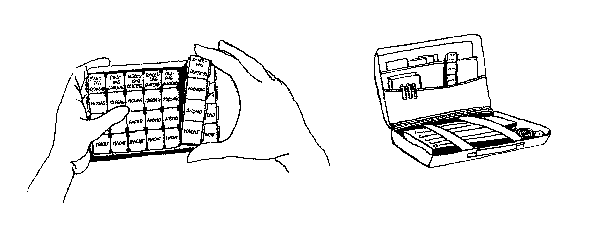
- Een andere mogelijkheid is dat u de medicijnen op drie of vier schoteltjes of eierdopjes legt. Met een watervaste viltstift schrijft u op de schoteltjes of dopjes: ochtend, middag, avond en nacht. Ook dan kunt u controleren of u de medicijnen hebt ingenomen. Sommige medicijnen kunnen slecht tegen vocht. Haal ze daarom niet uit de verpakking maar knip de strip in stukjes. Leg de nog verpakte medicijnen klaar voor gebruik.
- Het kan geen kwaad om af en toe met uw arts te overleggen of alle geneesmiddelen nog wel nodig zijn en of het mogelijk is de dosis te verminderen. Doe dit echter nooit zonder overleg!
Het bewaren van medicijnen
- De kwaliteit van medicijnen kan achteruitgaan door warmte en vocht. Bewaar ze dus op een koele droge plaats. Hang uw medicijnkast daarom liever niet in de badkamer.
- Voor sommige medicijnen gelden andere voorwaarden: bijvoorbeeld in het donker of in de koelkast bewaren. Zie hiervoor het etiket of de bijsluiter.
- Het is aan te raden de medicijnen altijd op dezelfde plaats te bewaren.
- Zorg dat kinderen niet bij de medicijnen kunnen komen.
- Overgebleven medicijnen kunt u terugbrengen naar de apotheek of inleveren bij de chemokar. Gooi ze niet weg met het gewone afval: ze kunnen schadelijk zijn voor het milieu.
- Sommige medicijnen blijven lang goed, andere juist niet. Op het medicijndoosje staan meestal de letters ‘exp.’ (= expiratie) met daarachter een datum. Na die tijd kunt u het middel niet meer gebruiken. Als de houdbaarheid zeer beperkt is, dan zal de apotheker dit apart op het etiket vermelden.
Medicijnen bij ouderen
- In het algemeen zijn ouderen gevoeliger voor de werking van bepaalde medicijnen dan jongeren. Hierdoor kunnen zij van sommige medicijnen sneller suf of slaperig worden. De hoeveelheid (dosis) die ouderen nodig hebben kan daarom minder zijn. De arts houdt hier meestal rekening mee bij het voorschrijven.
- Bij ouderen blijven medicijnen langer in het lichaam. Dat komt omdat het afbreken en uitscheiden van de medicijnen meer tijd vraagt dan bij jongeren. Dit betekent ook dat ouderen eerder last hebben van bijwerkingen.
- Ouderen vergeten zo nu en dan een middel in te nemen of kunnen de aanwijzingen op het etiket en de bijsluiter niet goed lezen. Dit kan nadelige gevolgen hebben. Als iemand veel moeite hebt om de medicijnen op de juiste manier in te nemen, is het aan te raden hierbij hulp te zoeken. Overleg eventueel met de arts wat er moet gebeuren als per ongeluk te weinig of te veel van een medicijn is genomen.
Bron: Stichting September, info@stichtingseptember.nl
Klik hier voor een voorlichtingsanimatie over Artrose.
Het betreft een uitgave van het Reumafonds.
N.B.:
Voor het bekijken van deze animaties is de beschikking over een breedbandverbinding (adsl of kabel) aan te raden. Bekijken met behulp van een telefoonmodem duurt zeer lang en geeft een onregelmatig beeld.












